1.1 Analyse eerste lijn
Chronische nierinsufficiëntie ontstaat tegenwoordig veelal als gevolg van vaatlijden (nefrosclerose). Bij presentatie is dit meestal nog niet duidelijk en zal de huisarts eerst andere oorzaken van de nierinsufficiëntie moeten overwegen en uitsluiten. Denk aan glomerulonephritis of systeemziekte (sediment afwijkingen), nefrotisch syndroom (oedeem, proteinurie), NSAID gebruik (en ander specifiek medicatiegebruik), postrenale obstructie.
- Anamnese : vochtinname, NSAID-gebruik, recent antibioticagebruik, mictieklachten, roodbruine urine, flankpijn, huidafwijkingen, gewrichtspijnen, familieanamnese (cystenieren).
- Lichamelijk onderzoek: bloeddruk, turgor, oedeem, dehydratie, retentieblaas, (plots) verhoogde bloeddruk, oedeem, arthritiden, huidafwijkingen.
- Aanvullend onderzoek: urinesediment, erythrocyturie (cilinders of dysmorfe erythrocyten in ochtend urinesediment) of leucocyturie, echo blaas/ nieren, eventueel proef-catheterisatie
1.2 Behandeling eerste lijn
- Beleid bij niet-vasculaire problematiek
- Bij vermoeden NSAID-effect NSAID’s stoppen (actief vragen naar “over the counter” gebruik) en herstel nierfunctie monitoren.
- Bij vermoeden primaire nierziekte zo snel mogelijk verwijzing naar nefroloog.
- Bij post-renale obstructie zo snel mogelijk verwijzen naar uroloog.
- Beleid nierinsufficiëntie.
- Er kan een indeling van CNS worden gemaakt op basis van eGFR en albumine/ kreatinine ratio (NHG standaard CNS 2018)
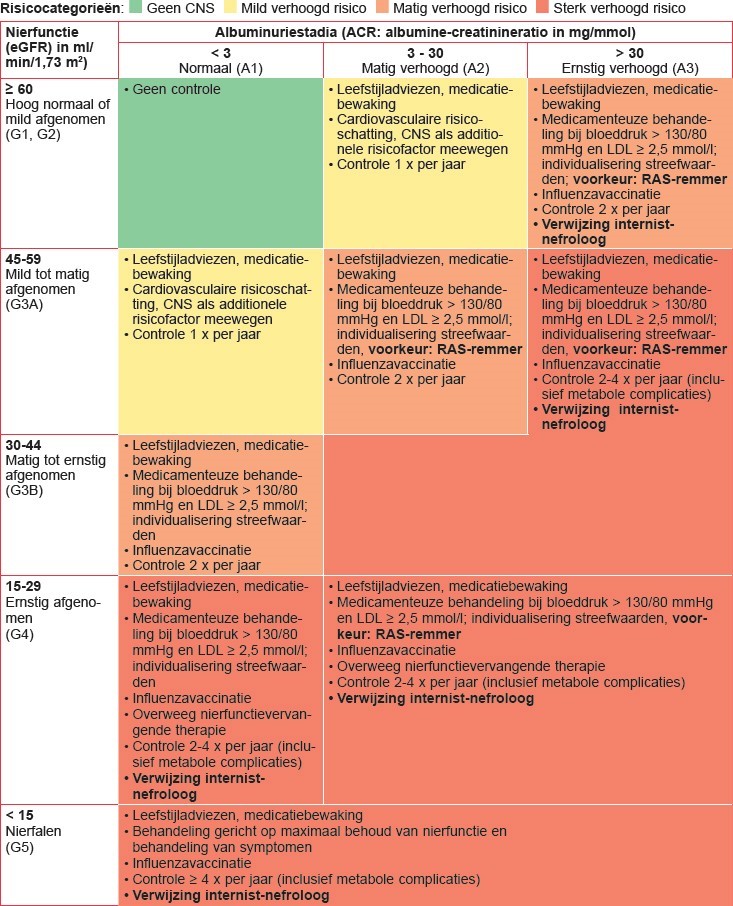
2a Consultatie of verwijzing naar de tweede lijn (NHG standaard CNS 2018)
CNS met mild tot matig verhoogd risico (geel en oranje in tabel)
- Vermoeden van acute nierschade
- Een persisterende ernstig verhoogde albuminurie (ACR > 30 mg/mmol, of AER > 300 mg/24 uur; A3)
- De aanwezigheid van ≥ 40% dysmorfe erytrocyten (bij ten minste 20 erytrocyten/μl) en/of de aanwezigheid van erytrocyten celcilinders in het urinesediment
- Vermoeden van of een bekende onderliggende nierziekte (auto-im-muunziekte, recidiverende pyelonefritis, anti-refluxoperaties, nefrectomie)
- Vermoeden van een erfelijke nierziekte, of een erfelijke nierziekte in de familie (bijvoorbeeld cystenieren)
- Snelle progressie van chronische nierschade:
- Daling van de eGFR van 25% ten opzichte van de eerste meting in de afgelopen vijf jaar, in combinatie met een verslechtering in stadium van nierschade, of
- Daling van de eGFR van ten minste 5 ml/min/1,73 m2/jaar, vastgesteld met ten minste drie metingen
- Voor patiënten met chronische nierschade wordt consultatie van een internistnefroloog geadviseerd bij twijfel of verwijzing zinvol is en adviezen over de behandeling bij patiënten die in de eerste lijn behandeld willen worden, ondanks een verwijsindicatie. Dit kunnen onder andere vragen zijn over de progressie van de nierschade, therapieresistente hypertensie en afwijkende laboratoriumuitslagen wijzend op metabole complicaties.
Indicaties voor verwijzing bij chronische nierschade met sterk verhoogd risico
(rood in tabel)
Het wordt aanbevolen patiënten met een sterk verhoogd risico te verwijzen naar de internist- nefroloog, tenzij er redenen zijn om dit niet te doen (bijvoorbeeld als de patiënt na adequate voorlichting kiest voor behandeling in de eerste lijn).
Tijdige verwijzing van patiënten met progressieve nierschade, waarbij noodzaak tot start nierfunctievervangende behandeling binnen één tot twee jaar te verwachten is, wordt aanbevolen om deze patiënten multidisciplinair voor te bereiden op nierfunctievervangende behandeling door een gestructureerd programma.
Conservatieve behandeling is aangewezen voor patiënten die ervoor kiezen af te zien van nierfunctievervangende behandeling
Indien een patiënt en/of het medisch team niet kiest voor nierfunctievervangende behandeling moet deze patiënt, indien door hem/haar gewenst, multidisciplinair ondersteund worden in de eerste en/of tweede lijn, met aandacht voor medische, psychologische en sociaal-culturele aspecten.
2b Informatieoverdracht bij verwijzing
- Anamnestische gegevens.
- Bloeddruk beloop (met indien beschikbaar uitslag van 24h bloeddrukmeting).
- eGFR, indien bekend verloop van de nierfunctie, de mate van albuminurie, uitslag van urinesediment.
- Medicatieoverzicht en indien relevant, intoleranties en reden van stoppen medicatie.
- Uitslag van aanvullend laboratoriumonderzoek en indien verricht: uitslag van echografie.
- Meppel: na het sluiten van de poli en verwijzing via Zorgdomein komt de brief binnen op de spoedeisende hulp.
3 Behandeling in de tweede lijn
3a Voorkomen van verdere nierfunctieverslechtering en metabole complicaties
- Preventie van progressie van nierschade
- Zoutbeperking (5 gram NaCl per dag).
- Secundaire preventie volgens het CVRM protocol.
- Reductie proteïnurie tot hoogstens 1 gram/ dag.
- Eiwitbeperkt dieet: 0,8 gram eiwit/ kg ideaal lichaamsgewicht.
- Preventie van ontstaan van additionele nierschade
- Voorkomen van dehydratie/ondervulling.
- Voorkomen van gebruik nefrotoxische medicatie (bijvoorbeeld NSAID’s).
- Aanpassen (dosering) medicatie aan nierfunctie.
- Voorzichtigheid geboden bij röntgencontrastmiddelen (pre- en posthydratie nodig bij eGFR <45).
3.2 Voorkomen van late complicaties
- Cardiovasculaire complicaties
- Stoornissen calciumfosfaathuishouding
- Renale anemie
- Metabole acidose
- Uremische klachten
4a Terugverwijzing naar eerste lijn
Indien er sprake is van nefrosclerose met stabiele nierfunctie (eGFR > 30 ml/min) en stabiele proteïnurie en er geen of stabiele behandelde metabole complicaties zijn gedurende 1 jaar.
4b Informatieoverdracht naar de eerste lijn
- De huisarts ontvangt binnen 2 weken na het laatste polibezoek een brief met alle diagnostische en therapeutische bevindingen (inclusief redenen om bepaalde medicamenten te stoppen / te geven).
- De huisarts zorgt dat de patiënt wordt opgeroepen voor een afspraak op het CVRM spreekuur binnen drie maanden na het laatste polibezoek.
- Vragen en opmerkingen aan de huisartsen onder kopje ‘conclusie en beleid’. Als er een verzoek aan de huisarts is, wordt dit ook aan de patiënt vermeld.
